Órgão Oficial do
Centro de Estudos - Departamento de Psiquiatria - UNIFESP/EPM
Órgão Oficial do |
Centro de Estudos - Departamento de Psiquiatria - UNIFESP/EPM |
atualização |
|
Abordagem diagnóstica na neurocirticercose
Antônio SA
Filho, Samira LA Pereira e Patrícia L Santos
|
|
|
|
EAntônio de Souza Andrade Filho |
|
Correspondência |
|
A cisticercose é uma parasitose típica de regiões em desenvolvimento, associada a precárias condições de higiene e saneamento básico. Encontra-se difundida mundialmente, alcançando extrema importância no perfil socioeconômico das regiões acometidas, uma vez que 75% dos pacientes apresentam-se em plena idade produtiva.1 No Brasil, a maior prevalência encontra-se nos Estados do Paraná, São Paulo, Minas Gerais e Rio de Janeiro, sendo mais comum em adultos, entre a terceira e quarta décadas de vida, não apresentando predileção por um determinado sexo ou raça.1
O cisticerco migra para o sistema nervoso central (SNC) e atinge pequenos vasos sangüíneos entre a substância cinzenta e a branca, onde se desenvolve num cisto de 3-15 mm de diâmetro.2 Os cistos podem se alojar em diversos locais no SNC: na parênquima, na parede do sistema ventricular ou nas meninges e no espaço subaracnóideo.3
Dois mecanismos principais são responsáveis pela ação patogênica do parasita no SNC: (1) o efeito mecânico proporcional ao volume e à localização da vesícula e (2) o efeito tóxico, perifocal e à distância.3 A NC é uma doença pleomórfica em que o SNC é afetado pela presença do parasito propriamente dito, pela reação inflamatória, pela fibrose residual, pelo granuloma e pela calcificação. O SNC reage com a formação de um tecido inflamatório, o que causa fenômenos degenerativos nos neurônios circunjacentes, com desmielinização da substância branca, proliferação glial e infiltração de células.4
É importante avaliar a atividade da doença, pois testes imunodiagnósticos e decisões terapêuticas divergirão, a depender da viabilidade do parasita (doença em atividade) ou da infestação prévia que foi eliminada pela resposta imune do hospedeiro, restando apenas déficits neurológicos secundários à formação dos granulomas e da fibrose residual (doença inativa).5 Dentre as formas ativas da NC, destacam-se a aracnoidite, a hidrocefalia secundária à inflamação meníngea, os cistos parenquimatosos e subaracnóides, a encefalite, a ventriculite e o infarto cerebral secundário à vasculite, enquanto as formas inativas incluem os granulomas parenquimatosos calcificados e a hidrocefalia resultante de fibrose meníngea.5
Os mecanismos responsáveis pelas manifestações clínicas dependerão de fatores como a localização e o número de parasitas, a condição do hospedeiro, a resposta inflamatória induzida, a circulação liquórica e a seqüela de outras infecções.4,5 Tais mecanismos determinarão o quadro clínico de um paciente com NC, sendo que esse pode variar e se apresenta das seguintes formas:3-5
Outras formas de apresentação são mais raras, ou pelo menos, não são tão diagnosticadas:
Alguns autores4 evidenciaram uma freqüência de aproximadamente 60% de epilepsia, 25% de SHIC, 25% de meningite crônica, 15% de manifestações psiquiátricas, 10% de déficits focais e 10% de assintomáticos. É importante ressaltar que o método de seleção dos pacientes influencia nas freqüências obtidas, a depender do local de acompanhamento. Nesta experiência os dados foram semelhantes: a epilepsia representou, também, a forma clínica mais importante com 80,9% dos casos, seguida pela SHIC em 10,5% e pela forma psiquiátrica em 3,6%.3,4,6 Além disso, 81,8% dos pacientes tinham exame neurológico normal e, dentre as alterações encontradas, a mais comum foi a hemiparesia isolada em 9,1%.
Após a história clínica de um paciente de área endêmica, com quadro de crises convulsivas e exame neurológico normal, a tomografia computadorizada axial (TAC) é o primeiro exame para rastrear e confirmar a doença (permitindo avaliar extensão, local, grau de comprometimento ntracraniano, formas não-granulomatosas e calcificações), além de indicar a evolução e a melhor terapêutica para a mesma. Os padrões na TAC dependem do número, da localização e do tamanho das lesões, dos estágios de desenvolvimento da larva e da resposta. Tais variações radiológicas têm boa correlação com o quadro clínico do paciente, conforme descrito na Tabela.
Tabela - Correlações clínico-tomográficas no paciente com NC
Fase evolutiva |
Apresentação radiológica |
Apresentação clínica |
I) Um ou múltiplos cistos jovens viáveis, sem estimular resposta inflamatória ou com reação inflamatória mínima. |
Cistos de tamanhos
diversos, com pouca ou nenhuma captação de contraste. |
Ö SHIC |
II) Cisto circundado por edema e intensa reação inflamatória, formando o granuloma. |
Cistos de baixa densidade, com captação de contraste evidenciando edema perilesional. |
Ö SHIC |
III) Cisto mal visualizado com pouca reação inflamatória e reabsorção do edema representando degeneração e involução do(s) cisticerco (s). |
Áreas com evidência de reabsorção de edema, pouca captação de contraste. |
Ö Hemiparesia |
V) Granuloma calcificado, com resolução final da lesão parasitária, significando a permanência da sua seqüela. |
Áreas arredondadas calcificadas, sem captação de contraste. |
Ö Crises convulsivas + |
As imagens radiológicas da NC não são patognomônicas e o diagnóstico diferencial deve ser feito com cistos aracnóides e astrocitoma cístico, granulomas micóticos, tuberculoma, hidatidoses, abscessos parenquimatosos e metástases, toxoplasmose e tuberculose calcificada.
A ressonância nuclear magnética (RNM) também é útil, com a vantagem de não utilizar radiação ionizante ou contraste. Permite boa visualização de cistos intraventriculares no tronco, cisterna pré-pontina e leptomeninges, lesão na base do cérebro e lesões intramedulares espinhais. No entanto, é inferior à TAC na verificação de calcificações. Os achados da RNM mostram, na fase inicial, sinal de baixa intensidade ou da mesma intensidade do LCR para a maioria dos cistos intraventriculares e parenquimatosos viáveis. A fase inflamatória com edema e degeneração é representada pelo sinal de alta intensidade pericística circunjacente às lesões.
Na abordagem diagnóstica da NC, o estudo do soro e do LCR tem utilidade ímpar na detecção de antígenos, anticorpos e complexo antígeno-anticorpo. Os testes de detecção de antígeno têm oferecido diagnóstico mais definitivo. Os testes sorológicos não são usados devido à baixa reprodutibilidade, à pobre estabilidade antigênica no soro e à reação cruzada, originando resultados controversos e não confiáveis.1,3,4
O estudo do LCR mostra resultados mais fidedignos. Os falso-positivos ocorrem em indivíduos de área endêmica ou devido à reação cruzada, principalmente com a neurossífilis. Os falso-negativos resultam da falha de detecção de antígenos no LCR. Os testes imunológicos são mais sensíveis na NC meníngea e no LCR inflamatório do que na NC parenquimatosa e no LCR não-inflamatório. A negatividade do antígeno não afasta o diagnóstico.
As técnicas imunológicas usadas para o diagnóstico de NC são: hemaglutinação indireta (HGI), fixação de complemento (FC), imunofluorescência indireta (IFI), Elisa e Imunoblot.
No LCR:
O diagnóstico é confirmado num paciente com o perfil clínico-tomográfico descrito acima, associado a estudo do LCR compatíveis com NC (Figura).
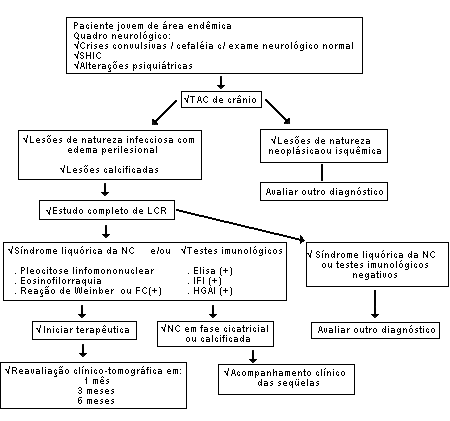
Figura - Algoritmo diagnóstico na neurocisticercose
Com a confirmação diagnóstica de NC, o tratamento deve ser efetuado na dependência dos sintomas e a fase na tomografia computadorizada de crânio. Pacientes com TC demonstrando fases I, II ou III devem receber terapia anticisticercótica com albendazol ou praziquantel, associada à corticoterapia. Aqueles com fase IV na TC não necessitam da terapia anti-helmíntica, e devem ser acompanhados com o tratamento sintomático, baseado principalmente no uso de anticonvulsivantes.7-10
Referências
Última atualização: