Órgão Oficial do
Centro de Estudos - Departamento de Psiquiatria - UNIFESP/EPM
Órgão Oficial do |
Centro de Estudos - Departamento de Psiquiatria - UNIFESP/EPM |
atualização |
|
Tratamento da dependência da nicotina
Ronaldo Laranjeira e Analice
Gigliotti
|
|
|
|
Ronaldo Laranjeira |
|
Correspondência |
|
De acordo com a Organização Mundial da Saúde, três milhões de fumantes morrem por ano de doenças relacionadas com o tabaco.
O tabagismo é a maior causa preveniente de morbidade e de mortalidade em muitos países. Mas a dependência da nicotina é um comportamento tão virulento que embora 70% dos fumantes desejem parar de fumar, apenas 5 % destes conseguem fazê-lo por si mesmos. Isso ocorre porque o comportamento do fumar não apenas causa doenças mas é, ele mesmo, uma doença: a dependência da nicotina.
A visão do comportamento do fumar como dependência de droga causou uma verdadeira revolução nas formas de entendimento e tratamento dos fumantes. Isso foi precipitado pela publicação, em 1988, do Relatório do Cirurgião Geral Koop. Nesse, concluiu-se que o cigarro e outras formas de tabaco geram dependência; que a droga que causa dependência no tabaco é a nicotina; e que os processos farmacológicos e comportamentais que determinam a dependência ao tabaco são similares àqueles que determinam a dependência de outras drogas como a heroína e a cocaína. Dessa forma, a dependência do cigarro passou a não ser mais vista apenas como um “vício psicológico” mas como uma dependência física que deveria ser tratada como uma doença médica, nos mesmos moldes do tratamento de outras substâncias que causam dependência.1 Desde então, todo um arsenal terapêutico foi desenvolvido com o objetivo de aliviar os sintomas da síndrome de abstinência da nicotina ou a diminuir a fissura pela mesma.
O presente artigo tem como objetivo fazer uma revisão dos principais métodos de tratamento da dependência da nicotina, passando pelo uso dos adesivos, chicletes, inaladores e sprays nasais de nicotina, até a utilização de antidepressivos como a bupropiona e a nortriptilina. Descreveremos a possibilidade do uso conjunto ou isolado de cada um desses medicamentos, ressaltando que a terapia cognitivo-comportamental de suporte costuma aumentar as taxas de abstinência.
A dependência da nicotina
O 4o Manual Diagnóstico Estatístico da Associação Psiquiátrica Americana oferece sete critérios para dependência de substâncias psicoativas, que são aplicáveis à nicotina:2
presença de sintomas de abstinência. No caso da nicotina: irritabilidade, ansiedade, depressão, diminuição da concentração, inquietação, insônia ou hipersônia, aumento de apetite ou de peso, diminuição dos batimentos cardíacos e diminuição da pressão arterial.
Na verdade muitos fumantes parecem usar o tabaco de acordo com um modelo cíclico clássico de dependência de drogas em que inicialmente se busca os efeitos benéficos da nicotina mas o que mantém o indivíduo fumando é o alívio dos sintomas de abstinência.
Outros determinantes
da dependência
Não é apenas a dependência da nicotina que determina a persistência
no seu uso e esse não é o único fator relevante para o
tratamento. Como no caso de uso de qualquer outra droga, o desejo de consumo
pode ser desencadeado por estímulos ambientais relativamente independentes
do estado ou da necessidade fisiológica. Por isso o indivíduo
pode ter uma “fissura” (“craving”) para fumar mesmo muitos anos após
o término da síndrome de abstinência (que em média
dura um mês). Assim sendo, para o tratamento da dependência da nicotina
deve-se também ter em conta o cortejo comportamental do uso da substância,
as “situações-gatilho”. Como exemplo dessas situações
temos os estados emocionais negativos (irritabilidade, depressão, ansiedade
etc.), o uso de bebidas alcoólicas, ver alguém fumando, entre
outras. Nesses casos o indivíduo estaria desejando fumar não para
aliviar os sintomas da abstinência mas sim na expectativa do “reforço
positivo” no uso da nicotina – a diminuição da ansiedade e o aumento
do prazer, por exemplo. Os relatos do Surgeon General de 88 e 89 vêem
a dependência do tabaco como determinada por processos biológicos,
biocomportamentais, psicológicos e socioculturais.
O processo
de parar de fumar: estágios de mudança
Parar de fumar não se trata de uma simples decisão súbita
em transformar-se de um “fumante regular” em um “não fumante”. Até
que um indivíduo realmente resolva parar de fumar, ele percorre um caminho
sutil, cheio de idas e vindas. São os chamados “estágios de mudança”,
que foram assim descritos por Prochaska e Di Clemente:
A conceituação dessas fases é importante tendo em vista o tratamento, uma vez que, de acordo com os autores, a intensidade, a duração e o tipo de intervenção devem se adequar ao estágio de mudança do paciente. Indivíduos num estágio mais tardio devem se beneficiar de tipos de intervenção mais intensas e orientadas para a ação. Indivíduos num processo inicial de mudança (pré-contemplativos, por exemplo) devem precisar de tipos de programas menos intensivos e mais extensivos, para que se possa acompanhá-los através do ciclo de parar de fumar e movê-los com sucesso até o estágio de ação (Figura 1).
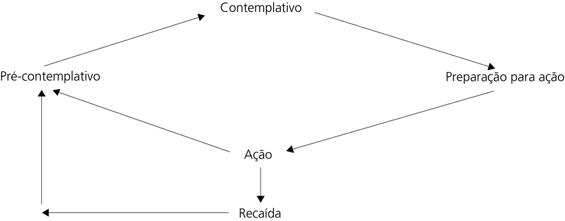
Figura 1 - Estágios de mudança3
Tipos de
tratamento
Seja qual for o tipo de tratamento, seu objetivo deve ser o de fazer o indivíduo
mover-se de um estágio de mudança para outro, no sentido da ação
(parar de fumar). Por isso podemos dizer que existem métodos diretos
e indiretos de parar de fumar.
Métodos
indiretos
São aqueles que influenciam o fumante a abandonar o cigarro sem que haja
um contato direto com ele. Aqui a ênfase se desloca do tratamento clínico,
individual, para a saúde pública. Temos como exemplo a realização
de campanhas educacionais anti-fumo; elaboração de normas sociais
como a proibição do fumo em restaurantes, teatros e cinemas; e
a aplicação de altos impostos sobre o cigarro. Essas intervenções
têm como foco a comunidade, são menos custosas e produzem taxas
de abstinência mais baixas. Como conseguem atingir um número maior
de fumantes, produzem taxas populacionais de abstinência mais altas e
reduzem mais a morbidade e a mortalidade.
Métodos
diretos
Apesar de mais custosos, têm também grande impacto em saúde
pública, proporcionando redução na prevalência de
fumantes (e, conseqüentemente, de sua morbidade e mortalidade). Envolvem
utilização de fármacos e realização de psicoterapia
ou somente aconselhamento por um profissional de saúde a respeito da
maneira mais adequada de deixar de fumar.
A maioria dos fumantes prefere não procurar programas de suspensão do tabagismo e parar de fumar sozinho. Por isso, esses programas são usados aquém de suas possibilidades, por poucos daqueles indivíduos que não conseguiram parar por si mesmos.
Conselho médico
Como vimos acima, apenas uma pequena porção dos fumantes se envolve
em tratamentos para deixar de fumar. Por outro lado, grande parte dos mesmos
faz visitas regulares a seus clínicos, e a relação médico-paciente
oferece um contexto “único e poderoso” para o tratamento da dependência
da nicotina. As preocupações dos pacientes com sua saúde
fazem de sua consulta o momento mais adequado para algumas “orientações”.
No consultório médico (público ou privado) unem-se as perspectivas
de saúde pública e a clínica, ao se oferecer assistência
personalizada a grandes populações de fumantes.
Em 1989, Glynn and Manley3 elaboraram um manual com o título “Como ajudar seus pacientes a parar de fumar”. Ao final desses estudos elaboraram técnicas simples cujo uso recomendam aos clínicos, as quais podem ser usadas sem interferir em sua rotina: argüir se o paciente fuma sempre que possível; aconselhar todos os fumantes a parar; ajudar o paciente a parar, usando materiais de auto-ajuda e medicamentos quando necessário; e acompanhar o paciente, marcando futuras visitas. Para seu auxílio, o clínico pode usar todo o “staff ”de profissionais de saúde, incluindo enfermeiras, terapeutas respiratórios etc. Por trás dessas técnicas está a idéia de associar à farmacoterapia alguma “dose” (a disponível) de psicoterapia.
Caso o fumante não queira deixar de fumar, o clínico deve apenas ouvi-lo quanto às suas motivações para continuar fumando; entregar-lhe folhetos sobre fumo; e marcar outra consulta para daí a aproximadamente seis meses. Quando o fumante desejar parar, pode-se explorar alguns pontos-chave em apenas cinco a dez minutos: marcar uma data para deixar de fumar; rever experiências passadas e determinar o que ajudou e o que falhou nas tentativas anteriores; identificar problemas futuros e fazer um plano para lidar com eles; solicitar o suporte de familiares e amigos; planejar o que fazer a respeito do consumo de álcool; e prescrever medicamentos (que serão descritos posteriormente).4
Um dos maiores efeitos do aconselhamento breve acima descrito é o de motivar os pacientes a parar, mais do que aumentar as taxas de abstinência. Entretanto, dentre os métodos diretos de suspensão do fumar existentes no Brasil, esse é o que oferece menor relação custo/eficácia.
Existem ainda, entretanto, algumas barreiras a serem transpostas para que essas técnicas sejam utilizadas em larga escala. Entre elas temos: a alegação por parte dos clínicos de que não são suficientemente ressarcidos financeiramente para gastar seu tempo com isso; a falta de treinamento dos mesmos nas técnicas supracitadas; e o pessimismo em relação às habilidades dos pacientes em parar de fumar.
Em qualquer tipo de tratamento, marcar consultas de acompanhamento é importantíssimo. Quanto maior a intensidade, freqüência e duração do contato, melhor será o resultado. Por isso a disponibilidade de tempo por parte do clínico ou outro profissional de saúde é fundamental.
Vários fumantes são incapazes de deixar de fumar sem um auxílio mais intensivo, e freqüentemente esses serão fumantes pesados, que por isso mesmo estão sob maior risco de acometimento de doenças relacionadas ao tabaco. Esses fumantes devem ser encaminhados para clínicas especializadas. Nessas, o tratamento costuma ser feito por uma equipe interdisciplinar composta de clínicos, psiquiatras, psicólogos, enfermeiros e/ou conselheiros em dependência de drogas (não necessariamente todas essas especialidades precisam estar envolvidas). Aí, serão preferencialmente tratados em grupo, terão mais suporte para suas dificuldades em obter a abstinência e serão acompanhados mais de perto para prevenir recaídas.
Um cronograma das atividades que podem ser desenvolvidas pelo profissional de saúde está descrito na Figura 2.
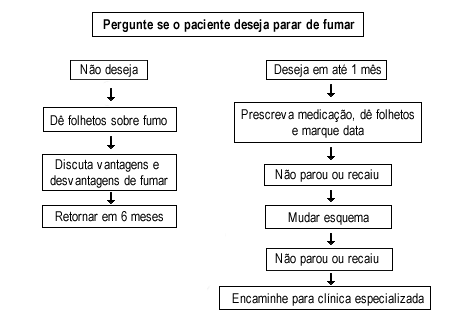
Figura 2 - Cronograma das atividades
Tratamentos Farmacológicos
Terapia de
reposição de nicotina (TRN)
Conceito de TRN
O uso desse tipo de terapia baseia-se na necessidade de reduzir o sofrimento
do fumante com os sintomas da abstinência. Mas, embora a maioria das pessoas
fume primariamente para obter nicotina, ela é apenas uma entre as mais
de 4.000 substâncias químicas do cigarro e um dos seus constituintes
menos tóxicos. Segundo a conclusão de 1990 do Relatório
do Cirurgião Geral dos Estados Unidos, os efeitos maléficos do
tabagismo são largamente atribuíveis ao alcatrão, ao monóxido
de carbono e a outros constituintes tóxicos da fumaça do cigarro.
Sozinha, uma medicação que distribua nicotina no organismo do indivíduo não constitui uma terapia de cessação de fumar completa. Vários pesquisadores concordam que é “fundamental que haja alguma forma de intervenção comportamental em todas as terapias para dependência de drogas”.5 A terapia de reposição de nicotina é definida como “a aplicação sistemática de medicações que distribuem nicotina e princípios comportamentais para estabelecer e manter a abstinência ao tabaco”.
De acordo com o recém-publicado “Manual para Cessação de Fumar na Prática Clínica” do Agency for Health Care Policy and Research (AHCPR), a TRN é o tratamento de primeira linha para a dependência ao tabaco, exceto em circunstâncias especiais que serão abordadas posteriormente. 2 Neste manual, através da metanálise de 42 ensaios clínicos controlados com as diversas formas de reposição de nicotina, Fiore e seus colegas concluíram que a TRN é eficaz, seja utilizada isoladamente ou em conjunto com outros abordagens terapêuticas. Embora as taxas de abstinência variem de acordo com o contexto, esta terapia costuma dobrar as chances de sucesso na cessação de fumar.3
Tipos de TRN
e sua forma de utilização
Chicletes: A nicotina só começou a ser utilizada na forma de chicletes
no final da década de 80 e foi em 1996 que houve sua liberação
para venda OTC (sem prescrição médica) nos EUA. Eles podem
ser encontrados nas doses de 2mg e 4mg. Nos EUA recebem o nome de Nicorette.
No momento não se encontram à venda no Brasil mas serão
lançados em breve no mercado. O FDA recomenda seu uso acompanhado de
um programa comportamental. Essa terapêutica parece atingir maiores índices
de abstinência a longo prazo se feita em regime fixo de administração
(a cada hora enquanto acordado) ao invés de ad libtum.
Um fator importante para obtenção de eficácia no uso desses chicletes é sua técnica de utilização. Não devem ser mastigados como um chiclete comum. (Recomenda-se que o chiclete seja mastigado algumas vezes até que o sabor da nicotina torne-se aparente. Após isso, deve-se depositar o chiclete entre a gengiva e a bochecha até que o gosto desapareça. A partir de então o mesmo ciclo de mastigar e depositar o chiclete deve ser repetido até que se completem 30 minutos de uso do mesmo, quando deve ser desprezado). Além disso, o uso de bebidas durante seu processo de utilização pode “lavar” a nicotina bucal, tornando o produto ineficaz.
Se o chiclete é utilizado como única terapia farmacológica, deve-se encorajar o uso da dose de 4mg para fumantes pesados (mais de 20 cigarros/dia). A maioria dos pacientes costuma ter que mascar de 10 a 15 gomas por dia para alcançar a abstinência.8
Adesivos: Com o objetivo de aumentar ainda mais as taxas de abstinência ao tabaco, outra forma de administração da nicotina foi desenvolvida: os adesivos de nicotina transdérmica, cujo uso é fácil. Devem ser trocados a cada 24 horas e não impedem que o indivíduo faça esporte. Têm como efeito colateral mais comum a presença de irritações de pele que podem impedir a continuidade do tratamento. A maioria dos estudos com nicotina transdérmica foi realizada em clínicas especializadas, com alguma espécie de suporte comportamental.
O tempo ideal de tratamento ainda não foi totalmente esclarecido, assim como a dose ideal para se iniciar o tratamento. No Brasil, o único disponível por enquanto é o “Nicotinel TTS”. Tipicamente aplica-se um adesivo de 30 mg durante quatro semanas, seguidas de mais quatro semanas com os adesivos de 20 mg e mais quatro com os de 10 mg. Dessa forma, faz-se uma redução gradual da nicotina sérica. Alguns pacientes podem precisar de menos tempo de terapia e outros podem fazer uso dos adesivos por um ano ou mais, dependendo do seu grau de tolerância aos efeitos colaterais.
A experiência da Universidade Federal de São Paulo-Escola Paulista de Medicina tem sido a de usar o adesivo de 30 mg por quatro semanas. Já na Santa Casa de Misericórdia do Rio de Janeiro, utiliza-se o adesivo da seguinte maneira: 30 mg por 10 dias; por mais 10 dias alterna-se, um dia com um adesivo de 30 mg, outro com meio adesivo de 30 mg; e finalmente meio adesivo de 30 mg nos últimos 10 dias. Em ambos os casos utiliza-se apenas uma caixa de 30 mg dos adesivos
A questão
das doses
Fumantes pesados (mais de 30 cigarros/dia) são diferentes dos fumantes
leves. Os primeiros têm maior dificuldades de parar, se ressentem mais
dos sintomas da abstinência e têm mais episódios de “fissura”
para fumar. Há evidência de que as taxas de abstinência possam
ser mais altas quanto maiores as doses iniciais dos adesivos. Hurt et al, num
estudo realizado com fumantes altamente dependentes de nicotina, verificou que
aqueles indivíduos que mais se queixavam de sintomas da abstinência
enquanto se tratavam com os emplastros estavam “sub-dosados”, isso é,
não estavam recebendo uma dose de nicotina que equivalesse à que
mantinham fumando. Foi proposto então o controle da dose dos adesivos
de acordo com medidas biológicas ou com o alívio dos sintomas
da abstinência. Atualmente sabe-se que o número de cigarros por
dia (cpd) pode ser usado para estimar a dose de reposição de nicotina
necessária. No Brasil, um adesivo de 30 mg equivale a 20 cigarros. Fumantes
de mais de dois maços por dia devem utilizar dois adesivos de 30 mg.
Um monitoramento cuidadoso e freqüente e o ajuste das doses pode ser necessário
para se adquirir alívio adequado dos sintomas da abstinência.9
Uso combinado
dos chicletes e adesivos de nicotina
Num estudo realizado por Fargeström et al, os indivíduos que receberam
tratamento combinado de adesivo e chiclete de nicotina obtiveram maior alívio
dos sintomas de abstinência que aqueles usando cada um dos dois isoladamente.
Nesse estudo, os autores utilizaram um adesivo de liberação de
nicotina por 16 horas e prescreveram chicletes de 2mg de nicotina ad libtum,
sendo usados no mínimo 4 e no máximo 20 vezes ao dia.8
Outros métodos
de reposição da nicotina
Tanto os adesivos quanto os chicletes são formas de liberação
lenta da nicotina que não simulam os efeitos rápidos dessa droga
no SNC obtidos quando se fuma um cigarro e por isso são pouco eficazes
na redução de “fissura” para fumar. Pensando nisso foram desenvolvidas
formulações de liberação rápida de nicotina,
como o spray nasal ou inalantes em aerosol. Esses métodos podem ser usados
isoladamente ou em conjunto com as formulações de liberação
lenta e sua maior desvantagem é que apresentam maior probabilidade de
desenvolvimento de dependência pelo paciente. O potencial de abuso desses
produtos, entretanto, parece ser significativamente menor do que o de cigarros
em fumantes. Esses produtos ainda não são comercializados no Brasil.
O spray nasal de nicotina também já foi aprovado pelo Food and Drug Administration, mas não há estudos comparativos com os chicletes ou com os adesivos. Também aconselha-se que sejam usados junto com a terapia cognitivo-comportamental. Seus efeitos colaterais mais comuns são lacrimejamento, aumento da secreção nasal, irritação nasal e da garganta. Raramente esses efeitos colaterais justificam a suspensão do tratamento. Deve-se iniciar com uma ou duas doses por hora, mas não exceder cinco doses por hora ou 40 doses por dia. Cada dose significa um “spray” em cada narina.10,11 A maioria dos pacientes usa em média 15 doses por dia, fazendo um decréscimo gradual no número de doses com o passar do tempo.12
Uma forma interessante de reposição de nicotina é o “nicotine inhaler” (inalante em aerosol). Apresenta um dispositivo com formato similar a um cigarro, onde a nicotina é inalada em forma de vapor através de um tubo de plástico. Alguns pacientes sentem-se confortáveis usando esse medicamento, uma vez que ele pode simular todo o ritual comportamental envolvido na dependência da nicotina.13 Também pode ser benéfico seu uso em conjunto com outras formas de reposição de nicotina e bupropiona. Na verdade, esse produto não é exatamente um “inalador”. Não é necessário que se inale a nicotina pois ela não é absorvida pelos pulmões mas sim pela mucosa bucal e pela faringe posterior. São necessários aproximadamente 80 “baforadas” durante 20 minutos para que se obtenha 2 mg de nicotina (metade da quantidade máxima contida em cada cápsula). A dose inicial recomendada é entre 6 e 16 cápsulas por dia.13
Segurança
da TRN
Grande parte do temor na utilização da TRN deve-se aos seguintes
fatores:
Restrições
à utilização
São basicamente duas:
A segurança na utilização dessas medicações e sua eficácia comprovada levou até mesmo à liberação dos chicletes e adesivos de nicotina para venda sem prescrição médica nos Estados Unidos e na Europa.
Novas intervenções
farmacológicas
Bupropiona
Originalmente um antidepressivo atípico, com ações noradrenérgica
e dopaminérgica, essa medicação foi recentemente aprovada
pelo Food and Drug Administration para tratamento do tabagismo. Seu efeito antitabágico
começou a ser aventado uma vez que, durante os ensaios clínicos
para verificação de sua eficácia antidepressiva, os pacientes
fumantes “queixavam-se” de diminuição do desejo de fumar. Uma
vez aprovada para tratamento antidepressivo, foram iniciados estudos científicos
com a bupropiona para comprovar se o uso da mesma auxiliaria fumantes a obterem
a abstinência.
Sua preparação em forma de liberação lenta tornou-se disponível no mercado americano para tratamento de fumantes em 1998. Esse tratamento seria mais adequado para fumantes que fracassaram ao usar uma TRN ou que não desejam utilizá-la. Essa medicação mostrou-se eficaz como monoterapia na dose total diária de 300 mg.15
O tratamento deve ser iniciado com 150 mg (um comprimido) pela manhã por três a quatro dias. Se bem tolerado, passar para 150 mg duas vezes ao dia. O intervalo entre as doses deve ser de no mínimo oito horas. Devido à freqüência de insônia como efeito colateral, recomenda-se que a segunda dose seja tomada ao final da tarde ou início da noite. Diferentemente das TRN, os fumantes devem iniciar o uso da bupropiona uma semana antes da abstinência, até que atinja níveis plasmáticos constantes.
Os efeitos colaterais mais comuns são insônia, boca seca e cefaléia, sendo cefaléia, rash cutâneo e urticária as razões mais freqüentes para suspensão do tratamento.
Os pacientes devem continuar a utilizar a bupropiona na dose de 300 mg/dia por três a quatro meses. Costuma-se freqüentemente utilizar a sua combinação com as TRN, especialmente em fumantes que recaíram ou que não conseguiram alcançar a abstinência com as medicações de reposição de nicotina. Recentemente foi publicado um estudo, comparando quatro grupos de pacientes: bupropiona isoladamente; bupropiona mais adesivos de nicotina; adesivos isoladamente e placebo. Nesse estudo, a bupropiona mostrou-se mais eficaz, tanto isoladamente quanto em combinação, que o adesivo isolado e que o placebo.16
Um outro benefício potencial da bupropiona é seu efeito no ganho de peso que freqüentemente é associado a deixar de fumar. No estudo de Hurt et al,16 ao término de sete semanas os pacientes tomando placebo ganharam três quilos, em comparação com 1,5 quilos nos pacientes tomando a medicação ativa. Embora a diferença não seja muito grande, pode ser relevante para aqueles pacientes especialmente assustados em ganhar peso (o que é muito comum em mulheres).
O mecanismo fisiológico de ação da bupropiona parece estar ligado a sua ação inibidora da recaptação da dopamina e noradrenalina. Como já foi dito, a nicotina eleva os níveis de dopamina cerebral em áreas associadas ao efeito reforçador de drogas como a anfetamina, cocaína e opiácios. Acredita-se que a ação dopaminérgica do fármaco reduziria a propriedade reforçadora da droga (nicotina no caso) e sua atividade noradrenérgica no locus ceruleos reduziria os sintomas de abstinência.
A possibilidade da ocorrência de convulsões com o uso dessa medicação torna necessário o rastreamento dos seguintes fatores, que colocam os pacientes em especial risco: 9
Nortriptilina
Estudos recentes parecem indicar a eficácia desse antidepressivo noradrenérgico
no tratamento do tabagismo. Foram utilizadas doses de 50 a 100 mg da medicação
em pacientes querendo deixar de fumar (dependendo da tolerância aos efeitos
colaterais). O tratamento deve ser iniciado com um comprimido de 25 mg e a dose
deve ser aumentada em 25 mg a cada dois dias. Aguardar quatro semanas até
que se atinjam níveis plasmáticos constantes. Só então
deve-se parar de fumar. Nesse ensaio, observou-se um aumento das taxas de abstinência,
independentemente da presença de história pregressa de depressão
maior.17
A seguir apresentamos uma tabela, com vantagens e desvantagens de cada um dos tratamentos farmacológicos acima descritos.
Tabela - Tratamentos farmacológicos para deixar de fumar
|
Vantagens |
Desvantagens |
Adesivo de nicotina |
Dose única diária |
Não
há alívio em situações de emergência |
Chiclete de nicotina |
Alívio em situações de emergência |
Técnica
de utilização inadequada reduz a eficácia |
Spray nasal de nicotina |
Nicotina mais rápida, em níveis mais elevados |
Efeitos
colaterais desprazeirosos |
Inalador de nicotina |
Simula o ritual comportamental |
Baixos
níveis de nicotina |
Chiclete + adesivo |
Aumenta “compliance” + alívio em emergência |
Preço |
Nortriptilina |
Sem nicotina |
Não
aprovado pelo FDA |
Bupropiona |
Sem nicotina. Pode ser utilizado com o adesivo |
Deve-se fazer screening para convulsões – maior perfil de efeitos colaterais |
Selecionando
o melhor tipo de tratamento para seu paciente
Fumantes diferentes fumam por razões diferentes, consomem quantidades
diferentes de nicotina, experimentam sintomas de abstinência diferentes
e são diferentes em outros aspectos como idade, presença de comorbidades
clínicas ou psiquiátricas, educação, classe socioeconômica
etc. Não seria de se espantar que necessitassem de tratamentos individualizados.
Antes de tudo, para que se possa obter melhores resultados no tratamento de um fumante, os médicos devem saber prescrever e monitorar corretamente as várias opções farmacológicas acima descritas. Depois, alguns questionamentos devem ser feitos antes de escolher um método:
O fumante deve ser corretamente instruído no uso apropriado da opção escolhida e as doses devem ser ajustadas de acordo com a percepção do paciente de alívio dos sintomas da abstinência e com o perfil de efeitos colaterais. O conforto do paciente deve orientar também a duração do uso da medicação.
Deve-se solicitar que o paciente retorne duas semanas após a primeira consulta para reajuste da medicação. Caso isso não seja possível, solicite que o mesmo lhe telefone.
Caso a abstinência não tenha sido atingida ao término dessas duas semanas, deve-se investigar a motivação do paciente e o regime medicamentoso. Pode-se ter que aumentar a dose da TRN ou adicionar outra TRN. Caso não se tenha atingido a abstinência após quatro semanas, deve-se suspender a medicação e reavaliar o tratamento. Nesse caso pode-se encaminhar o paciente para uma clínica especializada.
Pacientes com história atual de depressão maior talvez se beneficiem mais da bupropiona, por ser ela mesma um antidepressivo. Também pacientes com história pregressa de depressão maior podem necessitar de tratamentos mais prolongados com os TRN.
Conclusão
O tabagismo é uma dependência de droga mantida por uma variedade
de processos, que vão desde a fisiologia e o condicionamento comportamental
até políticas internacionais. Portanto, os clínicos podem
da mesma forma encorajar a suspensão do mesmo através de uma ampla
gama de atividades, desde o simples aconselhamento ou encaminhamento a clínicas
de tratamento formal até o engajamento na defesa da causa antitabágica.
Embora isoladamente nenhuma dessas atividades atinja um sucesso estrondoso,
juntas elas podem levar a sérias mudanças em um comportamento
de risco com poucos paralelos na história da saúde pública.18
Referências
Última atualização: